Solutions de gestion de la température 3M Bair Hugger
La science du réchauffement : gestion de la normothermie du début à la fin
La différence entre un résultat réussi et une récupération compliquée peut souvent être déterminée par quelques degrés de différence dans la température corporelle. L’hypothermie périopératoire accidentelle est une complication courante mais évitable de l’anesthésie, connue pour augmenter le risque d’infection du site opératoire (ISO)5, 6, prolonger le temps de récupération23, et même élever les taux de mortalité8. Cependant, en suivant un protocole de normothermie qui inclut une surveillance attentive de la température et des mesures de réchauffement avant l’induction de l’anesthésie jusqu’à la sortie de la salle de réveil, l’hypothermie peut être évitée.
Commencez et terminez le parcours périopératoire de vos patients avec notre Système de gestion de la température 3M Bair Hugger
En maintenant le patient normotherme, la durée de séjour peut être réduite de 2,6 jours10.
Comment gérer proactivement la normothermie tout au long du parcours périopératoire :
Mesurez activement la température de vos patients. Préchauffez-les avec le Système de réchauffement 3Mᵀᴹ Bair Huggerᵀᴹ pour aider à prévenir l’hypothermie.
Préopératoire (pre-op)
Le préréchauffement avant l’induction de l’anesthésie aide à maintenir la normothermie et à atténuer les effets de la redistribution de la chaleur causée par l’anesthésie.
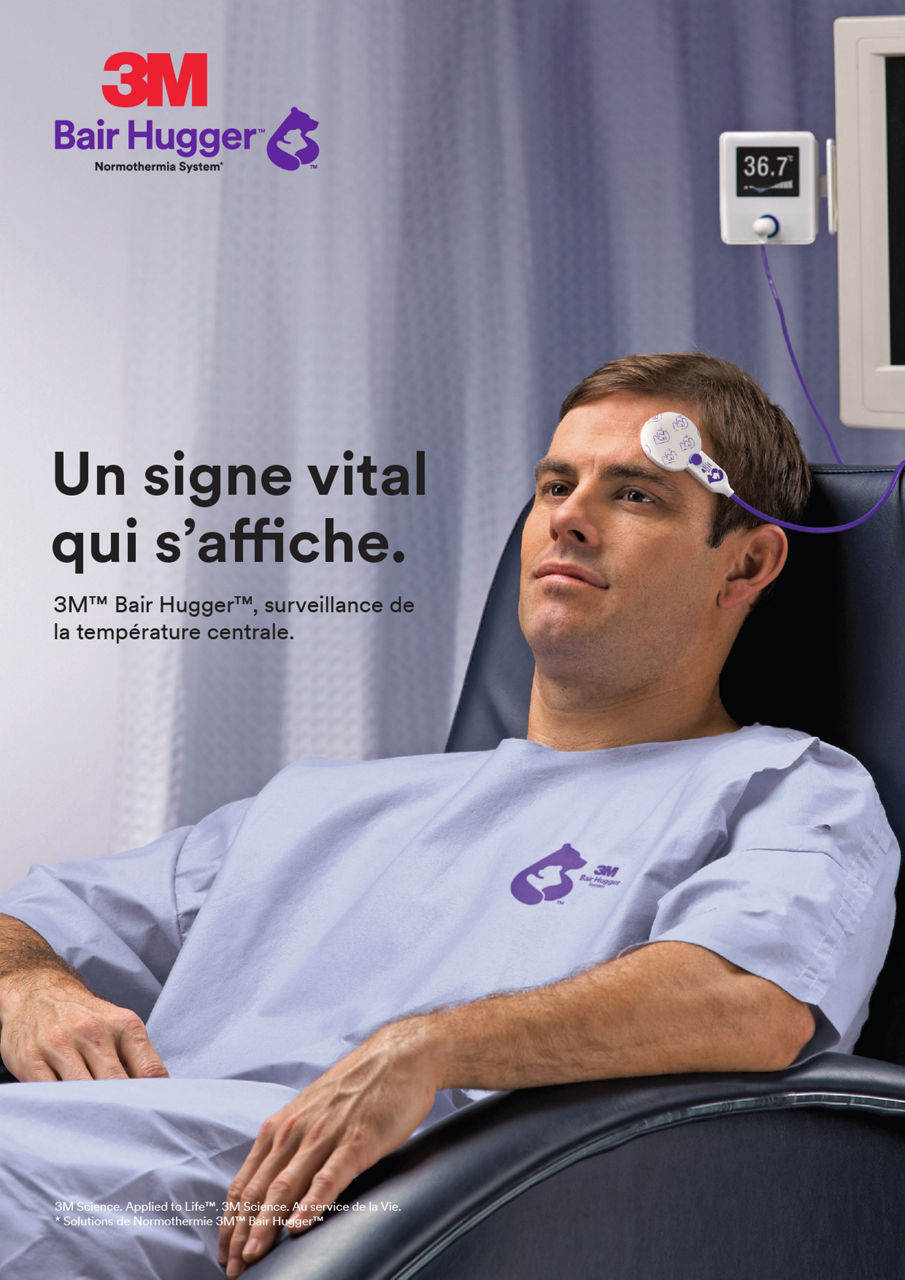
Surveillez la température centrale de vos patients pendant la chirurgie avec le Système de surveillance de la température 3Mᵀᴹ Bair Huggerᵀᴹ. Aidez de manière proactive à atteindre et maintenir la normothermie avec le Système de réchauffement 3Mᵀᴹ Bair Huggerᵀᴹ.
Peropératoire (intra-op)
Continuez à surveiller la température de vos patients. Réchauffez-les avec notre Système de réchauffement 3Mᵀᴹ Bair Huggerᵀᴹ pour aider à protéger les patients contre l’hypothermie peropératoire involontaire.
Postopératoire (post-op)
En maintenant la température corporelle centrale d’un patient proche de 36,5 °C (36,6 + ou - 0,5 °C), il a été démontré que la durée de séjour du patient est réduite de 2,6 jours.19
Solutions de gestion de la température 3M Bair Hugger
REMARQUE : Des indications spécifiques, des limitations, des contre-indications, des avertissements, des précautions et des informations de sécurité existent pour ces produits et thérapies. Veuillez consulter un clinicien et les instructions d’utilisation du produit avant l’application. Sur ordonnance seulement.
Ressources pour aider à maintenir la normothermie
Le processus de surveillance de la température peut être compliqué. Nous proposons des ressources utiles pour vous aider à en savoir plus sur nos solutions et comment elles peuvent vous aider à surveiller et à maintenir vos patients normothermes, tout au long de leur parcours périopératoire.
Air pulsé : les faits
Références :
- Kurz A., Sessler DI, Lenhardt R. « Perioperative normothermia to reduce the incidence of surgical-wound infection and shorten hospitalization », Groupe d’étude sur l’infection des plaies et la température. N. Engl. J. Med., 1996, vol. 334, no 19, p. 1209-1215.
- Bush H.L. Jr., Hydo L.J., et al. « Hypothermia during elective abdominal aortic aneurysm repair: the high price of avoidable morbidity », J. Vasc. Surg., 1995, vol. 21, p. 393-400; discussion 400-392.
- Lau A., Lowlaavar N., Cooke E.M., et al. « Effect of preoperative warming on intraoperative hypothermia: a randomized-controlled trial », Can. J. Anesth., 2018. doi.org/10.1007/s12630-018-1161-8.
- Kurz A., Sessler D.I., Lenhardt R. « Perioperative normothermia to reduce the incidence of surgical-wound infection and shorten hospitalization », NEJM. 9 mai 1996, vol. 334 no 19, p. 1209-1216.
- Horn, E.P., Bein B., Bohm R., Steinfath M., Sahilin, et Hocker J. « The effect of short time periods of pre-operative warming in the prevention of peri-operative hypothermia », Anaesthesia, 2012, vol. 67, p. 612-617.
- Nelson G., Altman A.D., Nick A., et al. « Guidelines for pre- and intra-operative care in gynecologic/oncology surgery: Enhanced Recovery After Surgery (ERAS®) Society recommendations — Partie I », Gynecologic Oncology, 2015; 2016; vol. 140, p. 313-322.
- National Institute for Health and Care Excellence. Hypothermie : prévention et gestion chez les adultes subissant une chirurgie. Guideline Clinique [CG65]. (2016). https://www.nice.org.uk/guidance/cg65/chapter/Recommendations#perioperative-care. Publié en avril 2008. Mis à jour en décembre 2016. Consulté le 18 juillet 2019.
- Forstot R.M. L’étiologie et la gestion de l’hypothermie peropératoire involontaire. J. Clin. Anesth., 1995, vol. 7, p. 657-674.
- Leslie K., Sessler D.I. Hypothermie peropératoire chez le patient chirurgical à haut risque. Best Practice & Research Clinical Anaesthesiology, 2003, vol. 17, p. 485-498.
- Mahoney C.B., Odom J. « Maintaining intra-operative normothermia: a meta-analysis of outcomes with costs », AANA J., 1999, vol. 67, no 2, p. 155-163.
- Schroeck H., Lyden A.K., Benedict W.L., Ramachandran S.K. « Time Trends and Predictors of Abnormal Postoperative Body Temperature in Infants Transported to the Intensive Care Unit », Anesthesiology Research and Practice, 2016, 7318137.
- Hooper V.D., Chard R., Clifford T., Fetzer S., Fossum S., Godden B., Martinez E.A., Noble K.A., O’Brien D., Odom-Forren J., Peterson C., Ross J., Wilson L. « ASPAN’s Evidence-Based Clinical Practice Guideline for the Promotion of Perioperative Normothermia » deuxième édition. Journal of PeriAnesthesia Nursing, décembre 2010, vol 25, no 6, p. 346-365.
- Données internes de 3M : EM-05-297733, EM-05-711315.
- 3M™ Bair Hugger™ System Research Compendium, 2017 à : FAWFACTS.com.
- Données internes de 3M : EM-05-233213, EM-05-268428.
- U.S. News and World Report. Meilleurs Hôpitaux d’Amérique : le palmarès des honneurs et aperçu 2023-2023. Site web de U.S. News and World Report. Consulté en décembre 2023. https://health.usnews.com/health-care/best-hospitals/articles/best-hospitals-honor-roll-and-overview.
- Lau A., Lowlaavar N., Cooke E.M., et al. « Effect of preoperative warming on intraoperative hypothermia: a randomized-controlled trial », Canadian Journal of Anesthesia, 2018. doi.org/10.1007/s12630-018-1161-8.
- National Institute for Health and Care Excellence. Hypothermie : prévention et gestion chez les adultes subissant une chirurgie. Guideline Clinique [CG65]. (2016). https://www.nice.org.uk/guidance/cg65/chapter/Recommendations#perioperative-care. Publié en avril 2008. Mis à jour en décembre 2016. Consulté le 18 juillet 2019.
- Kurz A., Sessler D.I., Lenhardt R. « Perioperative normothermia to reduce the incidence of surgical-wound infection and shorten hospitalization », NEJM, mai 9 1996; vol. 334, no 19, p. 1209-1216.
- Horowitz P.E., Delagarza M.A., Pulaski J.J., Smith R.A. « Flow rates and warming efficacy with Hotline and Ranger blood/fluid warmers », Anesthia & Analgesia, 2004, vol. 99, no 3, p. 788-792.
- Nelson G., Altman A.D., Nick A., et al. « Guidelines for pre- and intra-operative care in gynecologic/oncology surgery: Enhanced Recovery After Surgery (ERAS®) Society recommendations », — Partie I. Gynecologic Oncology, 2015; 2016; vol. 140, p. 313-322.
- Frank S.M., Fleisher L.A., Breslow M.J., et al. Le maintien périopératoire de la normothermie réduit l'incidence des événements cardiaques morbides. Un essai clinique randomisé. JAMA, 1997, vol. 277, no 14, p. 1127-1134.
- Scott A.V., Stonemetz J.L., Wasey J.O., Johnson D.J., Rivers R.J., Koch C.G., et al. (2015) « Compliance with Surgical Care Improvement Project for Body Temperature Management (SCIP Inf-10) Is Associated with Improved Clinical Outcomes », Anesthesiology, vol. 123, p. 116-125.
- Anderson D.J. « Strategies to prevent surgical site infections in acute care hospitals: 2014 update », Infection Control and Hospital Epidemiology, 2014, vol. 35, no 6, p. 605-627. doi : 10.1086/676022. Consulté le 15 décembre 2016.
- Melling A.C., Ali B., Scott E.M., Leaper D.J. « Effects of preoperative warming on the incidence of wound infection after a clean surgery: a randomized controlled trial », Lancet., 2001, vol. 358, no 9285, p. 876-880.
- Van Duren A. « Patient Warming Plays a Significant Role in Satisfaction, Clinical Outcomes », Infection Control Today, 2008 vol. 12, no 6, 1-4 (numéros de pages de réimpression).
- Rajagopalan S., et al. « The Effects of Mild Perioperative Hypothermia on Blood Loss and Transfusion Requirement », Anesthesiology, 2008, vol. 108, p. 71-77.